福岡市早良区東入部の整形外科「やら整形外科」整形外科、リハビリテーション科、リウマチ科
【やら整形外科フットサル部のご紹介】
こんにちは。やら整形外科院長の屋良です。

今回は、当院スタッフが中心となって活動している「フットサル部」についてご紹介させていただきます!
やら整形外科フットサル部は、仕事終わりに早良体育館に集まり、月1回程度フットサルを楽しんでいます。
始めたきっかけは、「スタッフ同士でもっと気軽に交流できる場があれば」「せっかく整形外科にいるんだから、体を動かすことの楽しさを自分たちも体感しよう」といった思いからでした。
気づけば、スタッフだけでなく、地域の医療関係者の方々、そして一般の方々も一緒に参加してくださるようになりました。
最近では、「地域と一緒にスポーツを楽しむ」というこの活動の価値を、さらに広げていきたいと考えています。

⚽️フットサルがつなぐ“人と人の輪”
フットサルの魅力は、何といっても“気軽に始められる”こと。そして、“誰とでも仲良くなれる”ことです。
当院のフットサル部も、技術や経験を問わず、**「楽しく体を動かす」「いい汗をかく」「みんなで笑う」**ということを第一にしています。
最初はボールを蹴るのもおぼつかなかったスタッフが、今ではキラーパスを出したり、華麗なシュートを決めたりするようになりました(笑)。
試合中の声かけや、休憩中のおしゃべりなど、日常の診療では見られない一面が垣間見えることも、この活動の楽しさの一つです。
また、医療従事者どうしが仕事以外の場面で交流することは、お互いの信頼関係を築く大切な機会にもなります。
さらには、地域の一般の方と一緒にスポーツをすることで、「医療の現場」と「地域」がぐっと近づくのを感じます。

⚽️スポーツがもたらす健康へのメリット
整形外科として、普段から「運動の大切さ」を患者さんにお伝えしていますが、自分たちが実践することもとても大切だと考えています。
実際にフットサルを通じて感じている「運動のメリット」をいくつかご紹介します。
1.ストレス発散・気分転換
忙しい毎日を送る中で、ふとした時間に体を動かすことで、頭も心もスッキリします。ボールを追っている間は、仕事のことを忘れてリフレッシュできます。
2.チームワークの向上
スタッフ間、医療関係者間、地域の方々との連携がスムーズになるだけでなく、「一緒に何かをやり遂げる」経験が、診療現場にも良い影響を与えています。
3.身体機能の維持・向上
特に中高年になると、筋力・持久力・柔軟性の低下が問題となりますが、フットサルはそれらを総合的に鍛えることができます。ロコモ予防にもぴったり!
4.コミュニケーション能力UP
スポーツの中では、自然とコミュニケーションが生まれます。普段話す機会のない人とも、同じゴールを目指して一体感が生まれるのがスポーツの魅力です。
5.自己効力感の向上
うまくプレーできたときの達成感や、みんなと協力してゴールを決めたときの喜びが、自信につながります。

⚽️地域の方とともに広げたいスポーツの輪
今後は、もっと多くの地域の方々にもこの活動に参加していただきたいと考えています。
「最近、運動不足だな…」「健康のために何か始めたい」「でも一人じゃ続かない」
そんな方は、ぜひ私たちと一緒にフットサルを始めてみませんか?
年齢・性別・経験は問いません。見学だけでもOKですし、最初は軽くボールに触れるだけでも十分です。
やら整形外科フットサル部のモットーは、「勝ち負けより、楽しむこと」。
運動が苦手な方でも、きっと楽しんでいただけると思います。
また、整形外科医としても、「運動のある生活」が健康寿命の延伸にとても重要だと感じています。
フットサルのようなチームスポーツは、身体だけでなく、社会的なつながり、メンタルヘルスにも良い影響を与えると言われています。
⚽️まずはお気軽にご連絡を!
活動は主に平日の夜、早良体育館にて行っています。日時は不定期ですが、月に1回程度、1回あたり2時間ほどです。
興味がある方は、やら整形外科までお気軽にご連絡ください!
やら整形外科と一緒に、地域に笑顔と元気の輪を広げていきましょう!
みなさまの参加を、心よりお待ちしております。

やら整形外科のホームページはこちら
やら整形外科の連絡先:092-707-5056
こんにちは!
やら整形外科、理学療法士の今村です。

最近、寝苦しい夜が続いていませんか?
患者さんからも「夜中に何度も目が覚める」「エアコンを使うと体がだるくなる」といったお悩みをよく耳にします。
睡眠の質は、体の健康にも直結しています。とくに整形外科では、睡眠不足による筋肉のこわばりや、慢性的な疲労が痛みの原因になることも。
今回は、僕自身も実践している「夏の快眠術」をご紹介します。テレビでも紹介されていた方法をベースに、エアコンを上手に使った快適な睡眠環境づくりをまとめました。ぜひ参考にしてください!
エアコンの使い方が快眠のカギ!
① 就寝30分前にはエアコンをON!風は上向きに
寝室に入る前に部屋を涼しくしておくと、スムーズに入眠できます。
エアコンの風が直接体に当たると冷えやだるさの原因になるので、風向きは上向きに設定しましょう。
僕も仕事から帰ってきたら、まずエアコンのスイッチを入れて、シャワーを浴びる間に部屋を快適な温度にしています。これだけでも、寝つきがグンと良くなりますよ!
② エアコンは朝までつけっぱなしが◎!温度は26〜28℃が目安
「電気代が心配でタイマーを使っている」という声もありますが、途中でエアコンが切れてしまうと室温が上がり、寝苦しさで目が覚めてしまうことも。
夜間は外気温が下がっているので、実はエアコンの消費電力も少なくて済みます。
設定温度を26〜28℃にしておけば、冷えすぎも防げて快眠につながります。
ちなみに、我が家も最近は「つけっぱなし派」に切り替えました。電気代もそこまで上がらず、ぐっすり眠れるようになったので満足しています!
③ 湿度は60%以下にキープ!
温度だけでなく、湿度も快眠にとって重要なポイントです。
湿度が高いと汗が蒸発しにくく、体温が下がりにくくなるため、寝苦しさの原因に。
エアコンの除湿モードを使ったり、除湿器を併用したりして、湿度は60%以下を目指しましょう。
実は、湿度が下がるとエアコンの効きも良くなるんです!
④ 扇風機と組み合わせて効率アップ!
エアコンだけでなく、扇風機の併用もおすすめです。
特に足元や足首など、太い血管が通っている部位にやさしく風を当てると、深部体温が下がりやすくなり、自然と眠りにつきやすくなります。
僕は就寝時に足元に小型のサーキュレーターを置いています。風を弱くしておけば、音も気にならず快適です。

快眠は健康な体づくりの第一歩
快適な睡眠は、整形外科的な不調の改善にもつながります。
寝ている間にしっかりと体が回復することで、筋肉のこわばりや関節の痛みも軽減しやすくなるからです。
「エアコンをつけっぱなしにしてもいいのかな?」と不安に感じる方もいるかもしれませんが、正しい使い方をすれば、むしろ健康的な睡眠に近づけます。
そして意外と見落としがちなのが、エアコンのフィルター掃除。
フィルターが汚れていると冷房効率が落ち、無駄な電力を使ってしまいます。月に1回の掃除で、冷房効率もアップし、電気代の節約にもなりますよ。
まとめ:寝苦しい夜を乗り越える快眠習慣を
梅雨明けから本格的な暑さがやってきます。
しっかり眠って体力を整えておくことが、熱中症や夏バテの予防にもつながります。
僕も、こまめな水分補給や適度な運動を心がけながら、元気に夏を乗り切っていこうと思っています!
体の不調や疲れが取れないときは、どうぞお気軽にご相談くださいね。
やら整形外科では、スタッフ一同、皆さまの健康な毎日をサポートしています!

📍やら整形外科
福岡市早良区東入部6丁目26−4
TEL:092-707-5056
🌧梅雨に増える整形外科疾患とは?
皆さんこんにちは、やら整形外科の院長の屋良です☺️
ついに梅雨が来ましたね。福岡市でもじめじめした日が続いています・・・。
「雨が降ると関節が痛む」「湿気が多い日は頭も腰も重い」——そんな不調、感じていませんか?
梅雨の時期は、気圧の変化・湿度の上昇・気温の乱高下など、体にとってストレスの多い季節です。
整形外科に来られる患者さんの中でも、この時期に症状が悪化したり、新たに痛みが出てきたりする方が増えるのです。
今回は、そんな梅雨に増える代表的な疾患や症状について、そして当院での対策も含めてわかりやすくご紹介します。

☂️ 梅雨に多い整形外科の症状・疾患
◆1. 関節の痛み(変形性関節症など)
「膝がズキズキ痛む」「手の指がこわばる」
こんな訴えが増えるのがこの季節です。特に、変形性膝関節症や変形性股関節症などの関節疾患を持つ方は、天気の影響を受けやすい傾向にあります。
気圧の低下によって関節内の圧が変化し、痛みを感じやすくなると考えられており、「天気が悪くなると痛む」と感じる方も少なくありません。
◆2. 腰痛・ぎっくり腰
梅雨の時期は、筋肉や靭帯が冷えやすく、筋肉が硬くなりやすい状態になります。
そのため、ちょっとした動作で「グキッ」とぎっくり腰になる方が多く、慢性的な腰痛も悪化しやすい時期です。
冷房の影響や運動不足も重なり、腰まわりの筋肉がこわばってしまうことも原因のひとつです。
◆3. 坐骨神経痛・首・肩の神経痛
梅雨時期の気圧の変化は、神経の圧迫症状を強く感じさせることがあります。
- 腰から足にかけてのしびれや痛み(坐骨神経痛)
- 首から肩・腕にかけてのしびれ(頚椎症性神経根症)
- 手のしびれ(手根管症候群や頚椎性神経障害)
など、神経由来の症状が悪化しやすく、「以前よりも痛みが強い」「しびれが増した」と来院される方が増加します。
◆4. 肩こり・頭痛・自律神経の乱れ
「なんとなく体が重い」「肩がガチガチにこる」
そんな方は、**気象病(天気による不調)**の影響を受けているかもしれません。
気圧や湿度の変化により自律神経のバランスが乱れ、血流が悪くなることで肩こりや頭痛を引き起こすケースがあります。
このような症状は「疲れ」や「ストレス」と片付けられがちですが、放っておくと慢性化する恐れもあるので注意が必要です。
◆5. 関節リウマチの悪化
リウマチを患っている方も、梅雨になると腫れ・痛み・こわばりが強くなる傾向にあります。
これは天候の影響で免疫バランスや血流が乱れるためで、体調や痛みに波がある方はこの時期に要注意です。
薬の調整や、炎症を抑える治療が必要なこともありますので、気になる症状はすぐにご相談ください。
◆6. 雨の日の転倒・骨折
雨で滑りやすい地面、濡れた玄関マット、視界の悪さ。
このような状況が増える梅雨には、転倒による捻挫や骨折も多発します。
特に高齢者の方は、大腿骨近位部骨折など、生活に支障をきたすような大きなケガにつながることもあります。
💡梅雨の体の痛み、どう対策すればいい?
つらい梅雨の体調不良には、日常生活のちょっとした工夫が予防と改善につながります。
🏡【ご自宅でできるセルフケア】
- 体を冷やさない(腹巻きや温かい飲み物で体を守る)
- 湿気をこもらせない(除湿・換気の徹底)
- 軽いストレッチや体操を習慣にする
- お風呂で温めて血流を良くする
- 睡眠・食事のリズムを整えて自律神経を保つ
無理な運動ではなく、「できる範囲で毎日少しずつ」がコツです。
「梅雨だから体調が悪くなるのは仕方ない…」とあきらめるのではなく、生活の中で少しずつ工夫していくことが大切です。
🏥当院の取り組み:ヘルストロンでのサポート
当院では、梅雨時期の体調不良や慢性痛にお悩みの方へ、電位治療器「ヘルストロン」を導入しています。
▶️【ヘルストロンとは?】
ヘルストロンは、高圧電界による全身通電療法で、自律神経のバランスを整え、血流改善や肩こり・頭痛・不眠などの症状に対して効果が期待できる医療機器です。

梅雨時期に多い次のような症状に対応しています:
- 肩こり・首のこり
- 慢性疲労
- 頭重感
- 睡眠の質の低下
- 血流の悪さによる冷えやむくみ
服を着たまま座るだけの治療なので、高齢者の方にも安心してご利用いただけます。
実際に治療された方からは「体がぽかぽかする」「肩が軽くなった」などの声も多くいただいています。
ご興味のある方は、スタッフにお気軽にお尋ねください。
ヘルストロンの詳細はこちら
🌈最後に:痛みや不調は我慢せず、相談を
梅雨の体調不良は、気のせいや年齢のせいではありません。
きちんと原因があり、整形外科で対処できることもたくさんあります。
「これくらい我慢しようかな…」という症状も、放っておくと慢性化や悪化の原因に。
どんな些細なことでも、お気軽にご相談ください。
当院では、ヘルストロンをはじめとする物理療法・注射治療・リハビリ・生活指導などを組み合わせ、一人ひとりに合わせた治療をご提案しています。
雨の日も体が少しでも快適で元気でいられるように、スタッフ一丸となってサポートします!
やら整形外科のHPはこちら
みなさんこんにちは。院長の屋良です😊
6月に入り、じめじめした日が続きますね。
雨の日の運転は視界が悪く、さらに車で通勤する人も増え、渋滞や運転中の疲れが溜まりやすくなります。
そうすると渋滞による疲労、注意力の散漫などで、交通事故のリスクも高まります。
みなさんは交通事故を起こしたらまずはどこに行きますか?
なにはともあれ早めに整形外科を受診してください!
今日はそんな交通事故についてお話しします!
交通事故の詳細についてはこちら

交通事故の治療について
当クリニックでの治療の流れ



交通事故で以下のことをお悩みでしたら、一度ご相談ください
□しっかりとリハビリを受けて早めに治したい
□他の病院でレントゲンで異常が無いと言われたけど、痛みが続いている
□病院を受診したが湿布や薬だけで治るか不安がある
□診断書などをしっかりと書いてほしい
症状が軽くても受診していいですか?
交通事故の治療費について

整形外科と整骨院の違い
| 整形外科 | 整骨院 | |
|---|---|---|
| レントゲン、MRI | ◯ | × |
| エコー | ◯ | × |
| 急性疾患 | ◯ | ◯ |
| 慢性疾患 | ◯ | × |
| 薬の処方 | ◯ | × |
| 注射 | ◯ | × |
| リハビリ | ◯ | × |
| 後遺症診断書の作成 | ◯ | × |
交通事故後の通院について
上の表の通り、整形外科では検査(レントゲン、エコー)、診断、治療(注射、投薬、リハビリ)を行うことができます。
また、後遺症が残った時などは後遺症診断書を書くことができます。

交通事故治療での当クリニックのポイント
交通事故治療において実績多数があります
当クリニックでは交通事故の患者さんを多数診察していますので、警察や保険会社との対応にも慣れています。
交通事故の場合、自賠責保険を使うと患者さんの自己負担金はありません
さらに通院にかかる交通費や休業補償などの保証をされます。ご自身の保険会社へ「やら整形外科」を受診することをお伝えください。
当クリニックと整骨院との併用通院は可能です
しかし、事故に関する診断書は整骨院では書くことができません。もし診断書が必要になるのであれば、整形外科を1度受診することをおすすめします。

皆さん、こんにちは!やら整形外科理学療法士の今村です😄

最近、「階段の上り下りがしんどくなってきたなぁ…」「昔に比べて、どうも体が弱くなった気がする…」と感じることはありませんか?
年を重ねると、どうしても筋肉量は減ってしまうもの。これは自然な体の変化ですが、筋力が低下すると、日常生活が不便になるだけでなく、健康で長生きできる「健康寿命」を縮めてしまう可能性もあるんです。
でも、決して諦める必要はありません!
実は、多くの研究で、シニア世代の皆さんにこそ、筋力トレーニングがとっても有効であることが証明されているんです。
今回は、科学的な根拠(エビデンス)に基づいた、シニア向けの筋力トレーニングの効果と、安全に取り組むための大切なポイントをお伝えします。

◎なぜシニアに筋力トレーニングが大切なの?【エビデンスが教えてくれること】
たくさんの研究によって、シニアの皆さんが筋力トレーニングを行うことで、本当に様々な良い効果が得られることが分かっています。特に大切なものをまとめました。
* 筋力アップは基本!筋肉量も増えます: これは一番直接的な効果で、多くの研究で確認されています。筋トレを続けることで、年齢とともに減りやすい筋肉をしっかりと増やし、維持することができるんです ([参考文献1]など)。
* 歩く、立つ、座る…毎日の動作が楽に: 筋力が上がると、歩くスピードが速くなったり、バランス感覚が良くなったり、立ち上がりが楽になったりと、日常生活に必要な体の動きがスムーズになります。転びにくくなるので、安心して活動的な生活を送るための土台になりますね ([参考文献2]など)。
* 生活習慣病の予防にも: 筋力トレーニングは、血糖値のコントロール、血圧の安定、脂質代謝の改善など、生活習慣病の予防や改善にも役立つことが示されています ([参考文献3]など)。
* 骨を丈夫に!骨粗鬆症対策にも: シニア世代に多い骨粗鬆症ですが、筋力トレーニングは骨に良い刺激を与え、骨の密度を維持したり、高めたりする効果が期待できるんです ([参考文献4]など)。
* 頭の働きもシャープに: 近年の研究では、筋力トレーニングが脳の機能にも良い影響を与え、記憶力や判断力といった認知機能の維持や改善に役立つ可能性も示唆されています ([参考文献5]など)。
* 心も元気になります: 筋力トレーニングは、憂うつな気分を軽くしたり、生活の満足度を高めたりする効果も報告されています。体を動かすことで、気分転換にもなりますし、達成感が自信につながることもあります ([参考文献6]など)。
◎安全に、そして効果的に行うための大切なポイント
筋力トレーニングは、正しい方法で行うことが何よりも重要です。シニアの皆さんが安全に、そして効果的にトレーニングに取り組むためのポイントを丁寧にお伝えします。
* まずは無理のない負荷から: 最初から重すぎるものを持つと、ケガのリスクが高まります。自分の体重を利用したり、軽いダンベルやチューブなどを使って、無理のない範囲から始めましょう。
* 正しいフォームが一番大事: 間違ったフォームで行うと、効果が出にくいだけでなく、関節や筋肉を痛めてしまう原因になります。最初は専門家(理学療法士やトレーニング指導者など)に教えてもらうのが安心です。当院でも、リハビリテーション科のスタッフが丁寧に指導させていただきます。
* ゆっくりとした動きを意識: 筋肉にしっかりと力を加えるためには、動作をゆっくりと行うことが大切です。反動を使わず、意識して筋肉を動かしましょう。
* 呼吸は止めずに: 力むときに息を吐き、力を抜くときに息を吸うのが基本です。呼吸を止めると血圧が上がりやすくなるので注意してください。
* 休息もトレーニングのうち: 筋肉は、トレーニングで少し傷つき、休んでいる間に回復して強くなります。週に2〜3回程度の頻度で、トレーニングの間にしっかりと休息日を設けましょう。
* 準備運動と整理運動は忘れずに: トレーニング前後のストレッチや軽い運動は、ケガの予防と疲労回復にとても役立ちます。
* 水分補給も忘れずに: トレーニング中は汗をかくので、こまめに水分を補給してください。
* 体調が悪いときは勇気を出して休む: 無理に行うとかえって体に良くないこともあります。体調が優れないときは、思い切って休息することも大切です。
* 持病がある方は必ず医師に相談: 高血圧や心臓病などの持病をお持ちの方は、必ず事前にかかりつけ医に相談し、運動の許可を得てからトレーニングを始めてください。もちろん、当院にご相談いただくことも可能です。
◎ご自宅で気軽にできる!おすすめ筋力トレーニングメニュー例
ここでは、ご自宅で比較的簡単にできる筋力トレーニングのメニュー例をご紹介します。ご自身の体力に合わせて、回数やセット数を調整してくださいね。
* スクワット: 太ももやお尻の筋肉を鍛えます。椅子に腰かけるようなイメージで、膝がつま先より前に出ないように注意しましょう。
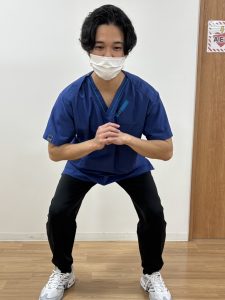

* ヒップリフト: お尻の筋肉を鍛えます。仰向けに寝て膝を立て、お尻を持ち上げます。
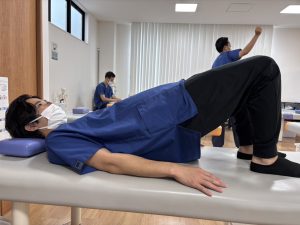
* カーフレイズ: ふくらはぎの筋肉を鍛えます。壁などに手をつきながら、かかとをゆっくりと上げ下げします。

* 腕立て伏せ(膝つき): 胸や腕の筋肉を鍛えます。通常の腕立て伏せが難しい場合は、膝をついた状態で行いましょう。
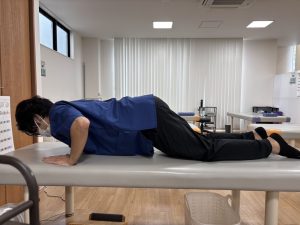
* プランク: お腹周りの筋肉(体幹)を鍛えます。うつ伏せになり、肘とつま先で体を支えます。無理のない時間から始めましょう。

* チューブトレーニング: ゴムチューブを使うと、様々な部位の筋肉を効果的に鍛えられます。

ポイント: 各エクササイズ10〜15回を1〜2セットから始め、慣れてきたら少しずつ回数やセット数を増やしていくと良いでしょう。
◎追加のメッセージ
シニア世代の皆さんにとって、筋力トレーニングは単に体を鍛えるだけでなく、健康寿命を延ばし、より豊かな人生を送るための大切な手段です。
科学的な根拠に基づいた正しい知識を持ち、安全に続けることで、きっとその効果を実感していただけると信じています。
この記事を読んで、「よし、ちょっとやってみようかな」と思っていただけたら嬉しいです。
もし運動に不安がある場合は、いつでも当院にご相談ください。
リハビリテーション科の専門スタッフが、皆さんの状態に合わせて丁寧にサポートさせていただきます。一緒に、いつまでも元気で過ごせる体づくりを目指しましょう!

【参考文献】
* [参考文献1] (例: Charette SL, et al. Increase in upper-body strength in elderly women after 13 weeks of resistance training. J Am Geriatr Soc. 1991;39(12):1207-1211.)
* [参考文献2] (例: Fiatarone MA, et al. High-intensity strength training in nonagenarians. Effects on skeletal muscle. JAMA. 1990;263(23):3029-3034.)
* [参考文献3] (例: Dunstan DW, et al. The effects of resistance training on glycemic control in patients with type 2 diabetes: a systematic review. Diabetes Care. 2003;26(6):1727-1733.)
* [参考文献4] (例: Nelson ME, et al. Effects of high-intensity strength training on multiple risk factors for osteoporotic fractures. A randomized controlled trial. JAMA. 1994;272(24):1909-1914.)
* [参考文献5] (例: Mavros Y, et al. Resistance training and the brain: A systematic review. Neurosci Biobehav Rev. 2017;78:25-41.)
* [参考文献6] (例: Singh MA, et al. A randomized controlled trial of high-intensity progressive resistance training for the treatment of depression in older adults. J Gerontol A Biol Sci Med Sci. 2001;56(3):M109-M116.)
※注意: 上記の参考文献はあくまで例であり、実際のエビデンスを示すものではありません。
やら整形外科のホームページはこちら
やら整形外科の予約はこちら
やら整形外科
〒811-1102 福岡県福岡市早良区東入部6丁目26−4
092-707-5056
お気軽にご相談ください。

こんにちは やら整形外科院長の屋良です🙋
4月に入り、温かい日もありますが、まだ肌寒い日もありますね。
こういう寒暖差が大きい季節には、体調を壊す人も多く見受けられます。
特に当院には肩こりがひどくなった人が多くいらっしゃいます。
なので今回は、🌸春に増える体の不調についてまとめました🌸

- なぜ春は肩こりや頭痛など体調が悪化する人が多いのか?
春は寒暖差が大きく、また環境の変化(入学・転勤・新生活など)も多い季節です。 これにより、自律神経が乱れやすく、血流が悪くなったり筋肉が緊張したりすることで、肩こり・頭痛・めまい・だるさなどの症状が出やすくなります。
さらに、花粉症による集中力の低下やストレスなどの不調も加わり、春は身体にとって負担の大きい季節です。
当院にも多くの患者さんが春の不調を訴えて来院されます。
なかでも肩こりを訴える患者さんが多い傾向にあります!
- この時期に肩こりの原因になるのは?
以下のような春特有の「3つの負荷」が肩こりの原因になります。
- 寒暖差
- 朝晩と日中の気温差で体が冷えて血行が悪くなる。春は1週間、1日でも気温の差が激しい季節になります。4月は気温が低い日でも薄着の女性が多く見受けられます。ダイレクトに寒さを感じることで、より身体が冷えて血めぐりが悪くなり、肩こりや頭痛の症状を感じやすくなることがあります。
- 花粉症
- くしゃみや鼻づまり、倦怠感による集中力の低下やストレスが肩こりの原因になることもあります。花粉やほこりで喉や鼻の調子悪い人が増えます。その結果呼吸が浅くなり、血流が悪くなると、肩こりや頭痛を引き起こすと考えられます。
- 環境の変化によるストレス
- 自律神経のバランスが崩れ、筋肉が緊張しやすくなります。春といえば、卒業/入社/異動/転勤といった環境の変化が多くなります。その変化に対応するために身体はストレスを感じ、交感神経が優位の状態になってしまいます。そうなると、体は緊張状態となり、末端まで血液がめぐらず、肩こりを感じやすくなってしまいます。
- 治療方法と対策
🔸治療方法
- ハイドロリリース注射 🌸おすすめ!🌸
- 当院で積極的に行っているのがハイドロリリース注射です。
- 肩こりの原因となる筋膜の癒着を水で剥がし、血行を改善します。
-
・ハイドロリリースとは結局どういう治療なの?筋膜が癒着している箇所を超音波エコーで見つけ、その部位にハイドロリリース注射を行うことで、凝り固まった筋肉・筋膜を剥がす治療です。痛みのある箇所をピンポイントで治療できます。即効性があるので、長年色々な治療をしたが治らない方 、今すぐ痛みを治したい方などにおすすめです。当院が使用する超音波エコーは、筋膜が重なり合っている箇所を的確に見ることができ、適切な箇所に注射することで、わずか1分ほどで治療を行うことができます。・注射は痛くないの?非常に細い針を用い、エコーを見ながら安全に行いますので、痛みはかなり少ないのではと思います。・値段はどれくらいするの?当院では保険適用で治療しています。保険の種類によりますが、一番高い方でも1000円未満です。・何回ぐらいしたほうがいいの?1回の注射で劇的に良くなる方もいますし、2−3回で効果が出る人もいます。一番のオススメは、ハイドロリリースをした後に、当院の理学療法士による運動療法(リハビリ)で、さらに筋肉の状態を良くすることです。・ハイドロリリースは肩こりだけ?肩こりの他に、腰痛、背中の痛み、骨盤部痛などにも効きます。その他にも、膝、肩、肘など関節の痛みにも適応があります。
- リハビリテーション
- 姿勢の改善やストレッチ・運動療法を行い、筋肉の緊張をやわらげます。

- 注意が必要な肩こり
- 中には、頚椎疾患や内臓の病気が隠れていることもあるため、 長引く・悪化する肩こりは早めに医療機関を受診しましょう。
- 日常でできる対策(セルフケア)
- ストレッチ(特に肩甲骨まわりをほぐす)
- 首や肩を冷やさないようにする(薄手のカーディガンやストールの活用)
- 38~40℃のぬるめのお風呂にゆっくり浸かる 15分程度
- 軽い運動(ウォーキングやかかと上げ運動、スクワットなど)
- 朝食を抜かない(自律神経のリズムを整える)
- 良質な睡眠環境を整える(室温・照明・寝具の見直し)
- 予防は?
春の体調不良は生活習慣の見直しで予防できます。
✅ 日光を浴びる朝の習慣をつける
✅ 水分をこまめにとる(乾燥も血流を悪くする原因です)
✅ 無理をしない・リラックスする時間をつくる
✅ 肩・背中・腰の柔軟性を保つ習慣を(入浴後のストレッチなど)
✅ 必要なときは無理せず医療機関を受診する
春を元気に過ごすために、ちょっとした対策を日常に取り入れて、肩こりや体調不良を予防していきましょう🌸

やら整形外科のホームページはこちら
やら整形外科の予約はこちら
ハイドロリリースの詳細はこちら
みなさんこんにちは! 院長の屋良です⚾️
ようやく春が到来し、活発にスポーツができる季節がやってきましたね!
先日朝のテレビ番組で、「子どものロコモ」についてやってましたが、子供さんで運動能力が落ちている子が増えているようです。
当院では積極的に子供さんに運動を推奨していますが、これに伴い運動で怪我をしてしまう子も多くいます。
なので今回は、やら整形外科が特に力を入れている、「スポーツ整形外科」について解説します。

当院はスポーツクラブチームのスポンサーをしています!
(写真はバスケチームのエスリーズさんです)
興味がある方はご連絡ください
スポーツ整形外科について
・スポーツ障害・外傷とは
・当クリニックの治療方針
・治療の流れ
・当クリニックで治療ができる各種スポーツの疾患
・スポーツ障害・外傷とは
スポーツをしていてケガをしてしまう人、痛めてしまう人は多くいます。
スポーツ中に起こるケガのことを「スポーツ外傷」といいます。 すり傷、切り傷、打撲、捻挫、脱臼、靭帯損傷、肉離れなどがあります。ケガからの早期復帰を目指す場合、ケガの直後の処置がとても大切です。
「スポーツ障害」とは、日々のトレーニングにより特定の部位に繰り返し負担がかかって炎症を起こし、痛みが生ずる慢性のケガのことです。野球肘、疲労骨折、テニス肘などがあります。人の体は、負荷がかかるとその部分の組織が一度壊れますが、細胞組織の再生によって修復されます。ですが、修復が終わらないうちに壊すことを繰り返すと、炎症が慢性的に続くことになります。これが「オーバーユース(使いすぎ)」です。

・当クリニックの治療方針
やら整形外科では、「日本体育協会スポーツドクター」の資格をもつ医師が診察します。
また、理学療法士が医学的な専門知識をもってリハビリに取り組んでおります。
また、多くのリハビリスタッフがスポーツ経験者(サッカー、テニス、野球、マラソン、ゴルフ、バトミントン、ヨガなど)であり、ケガを経験したことがあります。
スポーツが思うようにできない不安な気持ちがあると思いますが、そんな心理面にも寄り添った治療を心掛けております。
当クリニックのモットーは、「早めの治療がその人の人生を変える」です。ケガや痛みを我慢して競技を続けていてもいいことはありません。
スタッフ一丸となって、患者さんの早期復帰を目指しサポートしますので、何か不明な方は気軽にご相談ください。
・当クリニックでの治療の流れ
STEP 01 まずは痛みや炎症をとります
STEP 02 体のバランスや柔軟性を改善させます
STEP 03 けがのしにくい体を目指します
STEP 04 結果的に競技のパフォーマンスも向上します
治療の基本はまずは安静ですが、症状が改善しない場合は、医師による処方、理学療法士によるリハビリテーションなど適切な治療を行い、「ケガする前よりもよいコンディション、よいパフォーマンス」を目指します。


理学療法士がフォームをチェックして、ケガが治った後もケガをしないフォームをアドバイスします。時には、動画を撮ってチェックをします。

肩の周りにある細かい筋肉を鍛えています。
ケガを予防するために必要な筋力トレーニングもお伝えします。

股関節周辺の筋肉を鍛えています。
特にジャンプから着地する際の姿勢はケガの予防にとって重要で、ケガする前よりもよいコンディション、よいパフォーマンスを目指します。
・当クリニックで治療ができるスポーツのよくある疾患
野球
▸肩の痛み(野球肩)
・腱板損傷
・インピンジメント症候群
・上腕骨近位骨端線離開 など
▸肘の痛み(野球肘)
・内側側副靱帯損傷
・離断性骨軟骨炎
・上腕骨内側上顆裂離骨折 など
▸手首の痛み
・手有鉤骨骨折 など
▸疲労骨折
など
肩の痛み(野球肩)や肘の痛み(野球肘)は主に繰り返し行う投球動作によるオーバーユースが原因の一つです。また、フォームが崩れている状態で同じ動作を繰り返すことで、肩や肘に負荷がかかり、痛みを引き起こすことが多くあります。
肩や肘の他に、手首、腰、背中、膝などにも痛みを引き起こしやすいスポーツです。
サッカー
▸膝の痛み
・膝前十字靱帯損傷
・膝内側側副靱帯損傷
▸足首の痛み
・足関節内反捻挫・外反捻挫
▸太ももの痛み
・ハムストリングス肉離れ
など
サッカーはダッシュ、ステップ、キックの動作を繰り返す(オーバーユース)ため、太もも、膝、ふくらはぎ、足首、足によく痛みを引き起こします。オーバーユース以外にも相手とぶつかることで故障する外傷も多いスポーツです。
テニス
▸肩の痛み
・インピンジメント症候群
▸肘の痛み(テニス肘)
・上腕骨外側上顆炎(テニス肘)
・上腕骨内側上顆炎
▸手首の痛み
・三角線維軟骨複合体損傷(TFCC損傷)
▸腰の痛み
・腰椎分離症
▸ふくらはぎの痛み
・腓腹筋肉離れ
▸足首の痛み
・足関節内反捻挫・外反捻挫
など
ラケットを使うため、肩や肘の痛みを引き起こすことが多いスポーツです。また、短距離のダッシュ、急激な切り返し、細かなステップを長時間繰り返すため、足や腰も故障することが多いです。
マラソン
▸膝の痛み
・腸脛靱帯炎(ランナー膝)
▸すねの痛み
・脛骨過労性骨膜炎(シンスプリント)
▸踵の痛み
・アキレス腱炎
・アキレス腱付着部症
▸足の痛み
・足底筋膜炎
・中足骨疲労骨折
など
走る動作は小さな着地を何度も繰り返す動作になります。マラソンは何度も着地を繰り返されるため、その衝撃により足に痛みを引き起こします。また、疲労が蓄積して、フォームを崩してしまうことも痛みを引き起こす原因にもなります。
バレーボール
▸肩の痛み
・インピンジメント症候群
・動揺肩ルーズショルダー
・肩関節亜脱臼症
▸指の痛み
・突き指
▸膝の痛み
・膝前十字靭帯損傷
・膝半月板損傷
・膝蓋腱炎(ジャンパー膝)
▸足首の痛み
・足関節内反捻挫・外反捻挫
など
バレーボールはジャンプ、アタック、着地を繰り返すスポーツのため、膝だけでなく、肩に痛みを引き起こすスポーツです。特に女性の場合は男性に比べると関節が緩い特性があるため、着地時のフォームが悪い場合、膝を故障することが多くなります。当院ではフォームのチェックもして、再発しない身体づくりをサポートします。
バスケットボール
▸腰の痛み
・腰痛症
▸膝の痛み
・膝前十字靱帯損傷
・膝半月板損傷
・膝蓋腱炎(ジャンパー膝)
▸足の痛み
・足関節内反捻挫・外反捻挫
など
バスケットボールはダッシュ、ジャンプ、着地を多く繰り返すスポーツの特性上、腰や足に痛みを引き起こすことが多いスポーツです。激しいコンタクトスポーツなので、外傷も多いスポーツです。
なにか困ったことがあったらいつでもご相談ください!

やら整形外科のホームページはコチラ
やら整形外科の診察予約はコチラ

みなさんこんにちは! 院長の屋良です😄
皆さんは以前テレビなどのメディアで紹介された運動で「かかと落とし」はご存じでしょうか?
かかと落としが健康に良いというテレビがあり、それについて最近患者さんから頻繁に質問を受けます。
かかと落としは本当に有効なのか? 健康に良いのか? 害はないのか?・・・・
これらの質問を受けることが多いので、今回は「かかと落とし」について説明させていただきます!
● 「かかと落とし」とは?
「かかと落とし」とは、格闘技で足を大きく振り上げて落とす技ではなく、つま先立ちの姿勢から踵をストンと落とすだけの簡単な運動です。
この「かかと落とし」が骨密度を上昇させ、健康寿命を延ばす可能性があるとして注目されています。


● かかと落としの効果は?
1)踵を落とした時の骨への刺激で、骨を破壊し血液へと吸収させる「破骨細胞」と、カルシウムなどを定着させて骨を作る「骨芽細胞」を活性化し、骨の代謝が促されます。
2)骨に負荷がかかることで、骨の主成分であるカルシウムが骨のベースであるコラーゲンに沈着し、骨の石灰化が進みます。その結果、丈夫な骨が作られます。
結果的にこの単純な運動で、骨密度を上げることができると考えられます!
そしてかかと落とし運動を行うことで、血糖値の低下がみられることがわかってきました。
骨に衝撃を与えると、骨から作られる「オステオカルシン」というたんぱく質が分泌されます。このオステオカルシンが、すい臓のβ細胞に働きかけてインスリンの分泌を促し、血糖値を下げる働きがあるとわかってきました。
また骨への衝撃で、脂肪細胞から分泌される「アディポネクチン」という物質が増えることがわかっています。このアディポネクチンは血管を拡張し、血流をよくする働きがあるため、コレステロール値や、動脈硬化を防ぐ効果があるといわれています。
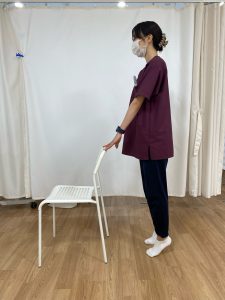
●「かかと落とし」のやり方
それではやり方を説明します!
椅子の背もたれや、テーブルなどに手を添えてつま先を上げ、その姿勢をキープしてから踵をストンと落とします。
これを1日30回程度行うことで効果が期待できるとのことです。

また「ながらかかと落とし」を行うと無理なく続けることができます。
・テレビを見ながら
・電車やバスの手すりにつかまりながら
・台所で食事の支度をしながら
ながら運動は当院では大いに推奨しています!
腰の痛い人は少し曲げて行ったり、膝の痛い人は踵を下すときに少し膝を曲げながら行うと負担を軽減できます。
勢いよくやったり、回数をやりすぎてしまったりで、踵に痛みを出してしまう方がたまにいらっしゃるので、無理のない範囲で行うようにしましょう。
*膝、腰などが悪い方、骨粗鬆症の診断を受けている方は無理のない範囲で行い、運動前は医師へご相談ください
また、当院では骨密度検査を積極的に行っています。
50歳以上の女性、65歳以上の男性は一度検査をしてみてください。
早めに発見することで早めに治療が可能です。
骨粗しょう症は寝たきりにつながる怖い病気です。何か不明なことがありましたらいつでもご相談ください。
●運動に加えて、食事にも気を使うことで効率upが期待できます!
骨を丈夫にするためにはカルシウムが真っ先に思い浮かぶと思います。
しかし、カルシウムは吸収率が悪いとされる栄養素なのです。
吸収率が一番良いとされている乳製品でも含有量の50%程度、小魚は30%程度、野菜では小松菜に多く含まれますが20%程度しか吸収されないとされています。
そこで、レモンやお酢に含まれるクエン酸を一緒に摂取することで、カルシウムの吸収を行いやすくしてくれます。
またキノコ類に多く含まれるビタミンDもカルシウムの働きをサポートし、骨を丈夫にしてくれるので、是非一緒に食べてみてはいかがでしょうか。


なにかわからないことがありましたらいつでもご相談ください!
みなさんこんにちは。院長の屋良です😊
最近は寒い日が続いてますね・・・。
私は寒さに弱いので、こういう日が続くと体調を壊したり、不眠になったりしてしまいます。
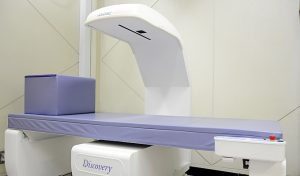
こういう時に私が頼りにしているのが、当院にあるヘルストロンという機械です。
・ヘルストロン知ってますか?
みなさんはヘルストロンという医療器具を知ってますか?
15分から20分間座っているだけで、全身の血流を良くし、様々な体の不調を改善することができる機械です。


当院では去年から、
ヘルストロン3万ボルトを設置することにしました!

ヘルストロンとは:
当院に設置するヘルストロンは3万ボルトの医療用のものです。
ショッピングセンターや整骨院などに時々置いてあるものよりかなり高い電気を流しますが、痛みなどはありません。
3万ボルトは医療機関のみに設置できるヘルストロンです。
体にやさしい電気空間の中で、全身の血流を良くする治療器です。
全身の血流を良くすることで、様々な体の不調を改善することができます。
適応疾患は:
関節痛・しびれ・筋肉痛・頭痛・肩こり・便秘・不眠症・倦怠感 などです!
交通事故後のすっきりしない不定愁訴が残っている方。
帯状疱疹後のスッキリしない痛みを抱えている方
原因不明の頭痛やめまいがある方
毎日の倦怠感(慢性疲労症候群)で元気が出ない方・・・
これらの症状をお持ちの方は一度ご相談ください。
また、代謝がよくなり自律神経が整うので、お肌の悩み、髪の問題、目や耳の問題、その他全般が整う可能性もあります!!
私もほぼ毎日使用していますが、不眠症が治ったのと、いままでより疲れが出なくなりました!
仕事が終わったら疲れでぐったりしていたのですが、終わった後もカフェで勉強したり、筋トレジムに行ったり。いままではきつくてできなかったことができるようになりました!
スタッフも多く使用しており、本当におすすめです!!
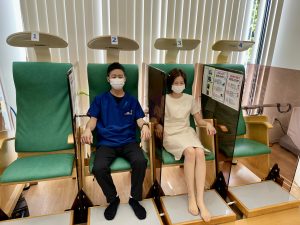
利用方法は:
15分から20分間、椅子にゆったり座るだけです。本を読んだり仮眠をとったりリラックスしてお過ごしください
何回ぐらいで効果出る?:
1回で効果が出る人もいますが、継続するとより効果を発揮します。
当院には毎日乗りに来ている方も多くいらっしゃいます!
朝から新聞を読みながら20分ゆっくりされる方・・
夕方の仕事終わりに疲れを癒しに来られる方・・・
ライフスタイルに合わせて様々な使い方ができます!
痛みはあるの?:
静電気のような感じはしますが、電気特有のビリビリ感はありませんので、お子様からご年配の方までどなたでも安心して座ることができます。
代金は?
保険が効きますので、
1割負担の方110円程度
2割負担の方220円程度
3割負担の方330円程度です。
(最初にかかられる方は初診料が必要です)
ご希望の方はお気軽にお申し付けください!!
当院に来たことがない方も大歓迎です!!
今までスッキリしなかった痛みや倦怠感が改善するかもしれません‼️
お問合せ電話番号:092-707-5056
当院のホームページはこちら
当院の予約はこちら